黎苗医生的科普号
- 精选 胃病也咳嗽!中山大学附属第六医院消化内科 黎苗
外企白领小张工作忙,压力大,平时为了应酬和解压,常常烟酒不离手。终于,身体出现了状况:反复咳嗽,夜间睡眠时加重并伴有明显咽喉部不适,偶尔还有胸痛。到医院呼吸科和心内科都看过了,胸片心电图及抽血都没发现明显异常,医生予以抗炎止咳等对症治疗,症状非但没有减轻,还有加重的趋势。小张这下着急了,可越急好像情况越不妙。正在小张怀疑自己是否得了不治之症的时候,一个曾在医院工作过朋友建议他到消化内科看一下,小张满肚子疑惑到医院消化内科就诊,医生立即安排了胃镜检查,胃镜结果提示:糜烂性食管炎、慢性胃炎。医生按胃镜结果给小张开了药并建议他改变生活方式、坚持门诊治疗,仅一周时间,小张的症状就基本缓解了。症状控制,治疗还需继续,重拾信心的小张既惊又喜:哦!原来胃病也咳嗽!其实,小张所患糜烂性食管炎的是胃食管反流病一种,胃食管反流病是是消化内科门诊最常见的疾病之一,指胃内容物反流入食管、咽部或口腔引起的不适症状和/或并发症的一种疾病,发病的危险因素包括:年龄、性别、吸烟、过度饮酒、体质指数增加、服用阿斯匹林及非类固醇类抗炎药和抗胆碱能药物、体力劳动、社会因素、心身因素、家族史等。典型症状是烧心和反流,不典型症状以呼吸道症状为主,有咽喉炎、哮喘、慢性咳嗽、胸痛等等,临床上胃食管反流病按食管黏膜的变化进程可分为非糜烂性反流病(食管黏膜未受损)、反流性食管炎(食管黏膜受损)和Barrett食管(食管黏膜被变异的柱状上皮替代)三种类型。一旦病情发展到Barrett食管阶段,就有出现食管癌的可能。所以对该病的早诊早治意义深远,需高度重视。胃食管反流病患者中,有相当一部分人像前述小张那样以不典型症状发病,导致诊治过程颇费周折。因此,对呼吸道症状经久不愈的人,尤其要注意胃食管反流病存在的可能,以防延误了最佳治疗时机,使病情进展。目前对胃食管反流病的治疗目标是治愈食管炎、缓解症状、提高生活质量、预防并发症。首先,要改变生活方式:抬高床头、睡前3小时不再进食、避免高脂肪食物、戒烟酒及减肥,保持心情愉快,缓解压力等。同时要在医生的帮助下足量服用抑制胃酸的药物,必要时联合使用促动力药和粘膜保护剂。为了控制症状、预防并发症,经初始治疗后,通常还需要采取维持治疗。如果患者不能耐受长时间服药或服药效果欠佳,也可以根据情况选择内镜治疗甚或是手术治疗。随着治疗方法的不断改进和深入研究,目前该病的治愈率在逐渐提高,严重并发症的发生率趋向减少。本文系黎苗医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
黎苗 副主任医师 中山六院 消化内科6人已购买 - 直播回放 中山六院IBD中心科普——你问我答
直播时间:2022年11月25日19:31主讲人:黎苗副主任医师中山大学附属第六医院消化内科
 黎苗 副主任医师 中山六院 消化内科288人已读
黎苗 副主任医师 中山六院 消化内科288人已读 - 引用 如何做好肠镜诊疗前的肠道清洁?还真的是个技术活!
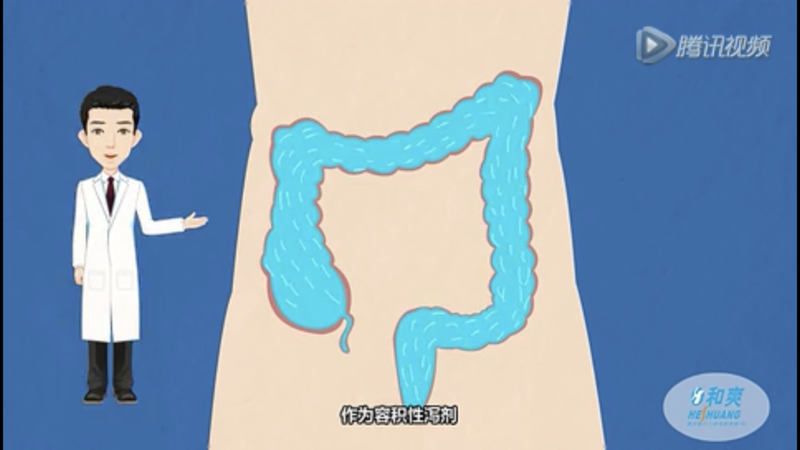
肠道清洁不理想的危害(1)增加肠镜插入难度,甚至堵塞肠镜孔道,增加诊疗时间,增加肠镜诊疗操作风险,增加受检者苦痛; (2)影响肠黏膜观察,增加了肠息肉及早期癌的漏诊率,影响肠镜诊疗效果与价值; (3)不同程度影响肠镜下治疗操作。 清肠剂目前可以用于作肠道清洁的清肠剂种类繁多,其中聚乙二醇电解质散(PEG)为容积性泻剂,在清肠过程中不影响肠道吸收和分泌,不影响机体水和电解质平衡,通过排空肠内液体达到清肠目的,是肠道清洁准备的理想选择。 PEG是目前国内应用最普遍的肠道清洁剂,常用制剂包括有舒泰清、和爽、恒康正清、福静清等。 聚乙二醇电解质散(PEG)的冲配方法按照不同品种和规格,按照药物使用说明,使用适量的室温凉开水配制成等渗液体。 通常需要喝2000ml~4000ml药液量才能达到理想的肠道清洁效果。 服用清肠剂前的饮食要求/肠道准备肠镜检查前1~2天进食少纤维食物。 服用清肠剂前6小时禁食任何有渣食物,如粥水、浓汤、牛奶、豆浆、椰子汁、粒粒橙等,,以确保在服用清肠剂前胃能完全排空(胃腔内没有食物残留)。但可以喝清流饮料,如白糖水、葡萄糖水、无渣运动饮料、红牛饮料等。 慢性便秘人群服用清肠剂前的饮食要求/肠道准备对于慢性便秘者,可酌情提前1-2天采取服用缓泻剂等方式,确保在服用清肠剂前有理想的排便,以提升清肠过程的安全性和清肠效果。 对于便秘情况特别严重,或因为胃肠传输缓慢,既往常规方法清肠效果不理想者,甚至可以采用提前一天在保证有排便后先服用半量的清肠剂做初步清肠的处理,然后再按照常规方法服用清肠剂清肠的特殊处理方法已提升肠道清洁效果。 采用分次服用的方式有利于达到更好的清肠效果。 确保进行肠镜诊疗时肠道清洁效果的两个重要时间概念(1)服用清肠剂前禁食的时间足够长,通常需要6小时以上,以确保服用清肠剂时充分的胃排空(服用清肠剂时胃内没有食物渣残留); (2)服用清肠剂结束至肠镜诊疗的时间在4小时以内最为理想。时间过长则清肠后胆汁等消化液下排再次影响肠道清洁度。 清肠剂的服用速度以自己能接受/能耐受的速度服用,越快越好。但也不能过急过快,以免超过自己的耐受能力,引发呕吐,反而影响清肠效果。 服用清肠剂期间,多走动,以促进胃肠蠕动,加快胃内清肠剂下排,增进清肠效果。 清肠剂的服用量服用至排出无色或淡黄色清澈透明无渣水样便为止。 通常需要PEG液体2000ml~4000ml不等,因人而异。国人一般推荐3000ml剂量。 上午进行肠镜诊疗者的清肠方法(1)肠镜诊疗前一天晚餐进食少纤维容易消化食物,之后不再进食任何有渣食物。但可以喝清流质液体(无渣透明液体)。 (2)肠镜诊疗当天按照上面指引于检查前4-6小时开始服用清肠剂(如8:00检查者,可根据个体服用速度酌情于2:00-4:00开始服用清肠剂),直至排出无色或淡黄色无渣透明水样便为止。服用完毕并继续禁饮至少2小时(胃排空)后才能开始进行检查。 服用清肠剂期间,也可以配合喝无渣透明液体如葡萄糖水、白糖水、无渣透明饮料。 (3)按照预约时间到消化内镜科报到,等候安排肠镜诊疗。 高血压病等需要服药者,起床后可使用少量水送服抗高血压药,以控制血压于理想水平。 下午进行肠镜诊疗的清肠方法(1)肠镜诊疗前一天晚餐进食少纤维容易消化食物,之后不再进食任何有渣食物。但可以喝清流质液体(无渣透明液体)。 (2)肠镜诊疗当天上午按照上面指引要求服用清肠剂(如下午15:00检查者,可上午9:00-11:00开始服用,以此类推。早上起床后于服用清肠剂前可以喝无渣透明液体),直至排出无色或淡黄色无渣透明水样便为止。之后禁食禁饮。服用完毕并继续禁饮至少2小时(胃排空)后才能开始进行检查。 (3)按照预约时间到消化内镜科报到,等候安排肠镜诊疗。 分次服用清肠方法(多应用于上午肠镜诊疗者)(1)第一次:肠镜诊疗前一天晚上服用1000ml-2000ml的PEG液体。 为保证服用清肠剂前需要禁食6小时的空腹目的,需要检查前一天中午进食少纤维食物,晚餐禁食! (2)第二次:肠镜诊疗日早晨服再服用1000ml-2000ml的PEG液体(第二次在检查前4-6小时开始服用),直至排出清澈透明液体为止。服用完毕并继续禁饮至少2小时(胃排空)后才能开始进行检查。 服用清肠剂期间还可以喝什么?(1)服用清肠剂期间,可以根据自己喜好和需要,服用无渣透明液体/饮料,如葡萄糖水、白糖水、清汤、柠檬水、茶水、无渣透明饮料(如运动饮料、葡萄适、红牛饮料等)等。 (2)开始服用清肠剂后,不能再喝任何有渣饮品,包括浓汤、牛奶、豆浆、椰子汁、粒粒橙、粥水、米汤等。 服完清肠剂后还能喝水吗?喝完清肠剂后,如果距离肠镜诊疗的时间足够长,可以喝水及其他无渣透明液体。 通常肠镜诊疗前至少需要2小时的禁饮时间,尤其是需要实施镇静、麻醉者,目的是减少因为胃内有液体存留而于肠镜诊疗过程中出现呕吐导致误吸,引发窒息的风险。 对于胃排空功能和胃肠蠕动功能障碍者,需要更加严格的禁食禁饮时间,必要时咨询专业人士指导个体化肠道清洁方案。 如何改变觉得清肠剂难喝的感受?不少人反映喝清肠剂是个不舒服的感受,越到后面越觉得难喝。这是单一口味连续喝的结果。 可于服用清肠剂过程,间中服用自己喜欢的其他口味的透明无渣液体如茶水、柠檬水等,以改变这种不好体验。 肠镜诊疗当天可以服药吗?对于如降压药等必须规律服用控制病情的药物,可以按照原来医嘱,使用少量水送服,以控制血压于理想水平,利于肠镜诊疗的顺利进行。 肠道清洁不理想的补救方法如果服完清肠剂后没能达到理想的肠道清洁效果,建议追加服用额外的清肠剂继续清肠,并酌情推迟检查时间(确保喝完最后一次清肠剂后2小时以上)。 灌肠作为补救措施效果有限。 简要肠道准备流程1)检查前1天进食低纤维容易消化食物; 2)服用清肠剂前禁食至少6小时; 2)肠镜检查前4-6小时开始服用清肠剂; 4)服用清肠剂至排出的为无渣液体为度。在肠镜检查前至少2小时服用最后一次清肠剂。 理想情况:在清肠后4小时内接受检查。 麻醉/镇静镇痛肠镜针对麻醉/镇静镇痛的饮食要求目的:确保麻醉/镇静镇痛过程胃内排空无食物和液体,防止麻醉过程胃内容物呕出后误吸入气管引起窒息、吸入性肺炎等。 1)禁食6小时; 2)禁饮2小时。 常规要求检查前2小时禁饮,目的是保证接受检查时胃内没有液体存留,以免检查过程呕吐而误吸造成窒息等危险,尤其是使用了麻醉、镇静者。 有胃肠动力障碍者需要更长的禁食、禁饮时间要求。 本文系李初俊医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
 李初俊 主任医师 中山六院 内镜中心2.7万人已读
李初俊 主任医师 中山六院 内镜中心2.7万人已读 - 引用 炎症性肠病患者须知
炎症性肠病的问与答1.什么是炎症性肠病?炎症性肠病是一种胃肠道慢性非特异性炎症性疾病,主要包括两种疾病:克罗恩病和溃疡性结肠炎,临床表现主要为腹痛、腹泻、血便等不适,目前该病发病机制不清。2.炎症性肠病在什么人群中最容易患病?炎症性肠病的男女发病率基本相同,尽管克罗恩病和溃疡性结肠炎会累及各个年龄阶层的人群,但主要累及年轻人,患者一般年龄在15-35岁。3.克罗恩病和溃疡性结肠炎有哪些症状?克罗恩病和溃疡性结肠炎有一些相似的症状,如慢性腹泻、腹痛、便血、发热、体重下降。两种疾病均伴有肠外表现,如:皮疹、口腔溃疡、关节痛和关节肿胀,甚至会出现肝脏损害。4.炎症性肠病会遗传吗?炎症性肠病发病具有一定家族聚集现象。据研究资料显示,约15-20%的炎症性肠病患者的较近亲属中,亦有其他人患炎症性肠病。但不肯定炎症性肠病有明显的家族遗传性。5.炎症性肠病的病因是什么?炎症性肠病的病因目前尚不明确,遗传性素质导致机体对外环境、饮食、感染因素产生不能调节的肠道免疫反应可能与疾病病因有关。炎症性肠病是没有传染性的。6.如何诊断炎症性肠病?炎症性肠病的诊断主要依赖于临床症状和肠镜下的表现。7.如何治疗炎症性肠病?一般治疗:强调饮食调理和营养补充,给予高营养低渣饮食。适当给予叶酸、维生素B12等多种维生素及微量元素。腹痛腹泻必要时可给予抗胆碱要药或止泻药,合并感染者静脉途径给予广谱抗生素。治疗药物包括以下几点:(1) 氨基水杨酸制剂 对控制轻、中型患者活动性有一定疗效,主要适用于病变局限在结肠者。(2) 糖皮质激素 目前控制病情活动最有效的药物,适用于本病活动期。活动性强的可加用氨基水杨酸制剂或免疫抑制剂。(3) 免疫抑制剂 对糖皮质激素治疗效果不佳或糖皮质激素依赖的慢性活动性病例。加用此类药物可减少糖皮质激素的用量甚至停用。(4) 并发完全性肠梗阻、瘘管、脓肿、急性穿孔或大出血等情况,可能需要手术治疗。8.炎症性肠病患者能参加运动吗?可以。在疾病控制的较好的情况下,年轻患者应尽可能的锻炼身体。但是,一些紧张剧烈的运动可能会导致疲劳、腹痛加重、关节炎等,这些运动要适当限制。另一方面,长期使用糖皮质激素治疗会导致骨质疏松,在一些接触性运动(足球、摔跤)中容易导致骨折,这些运动要适当控制。9.炎症性肠病的患者可以过正常人的生活吗?虽然炎症性肠病是一种较为严重的慢性疾病,但一般并不会危及生命。尽管不少患者需要长期服药甚至不时住院治疗,绝大多数患者可以正常生活。虽然目前还没有一种方法能治愈炎症性肠病,只要患者遵循医生的建议,患者是可以提高自己的生活质量,过和正常人一样的生活。10.炎症性肠病患者可以吸烟吗?这取决于您患的是溃疡性结肠炎还是克罗恩病。仅管“吸烟有害健康”,但对于溃疡性结肠炎患者来说,正好相反,吸烟可能有益于控制病情。国外的研究发现,吸烟者患溃疡性结肠炎的风险比不吸烟者明显降低,即便已患溃疡性结肠炎,吸烟患者的病情往往比较轻,复发率、住院率都比不吸烟者要低得多。但是克罗恩病的情况则不同,吸烟会加重克罗恩病的病情,尤其是已经行肠切除手术的患者,吸烟会大大增加术后复发的几率。11.炎症性肠病患者需要长期服药吗?炎症性肠病的治疗提倡个体化治疗,患者应在医生的指导下坚持治疗,不少患者需长期甚至终身服药维持治疗。有些患者因为症状基本控制或担心药物的不良反应,擅自停药或减药,往往容易造成疾病的复发或加重。12.炎症性肠病会影响男性患者的生育能力吗?大多数患者有正常的生育能力,但治疗炎症性肠病的某些药物对男性生育能力可能有一定的影响。动物试验及临床研究均表明,接受柳氮磺胺吡啶治疗的雄性动物或男性患者的生育能力均明显降低,该药中的磺胺基团是导致这一不良反应的主要原因,停药或改用不含磺胺基团的美沙拉嗪3个月后生育能力可恢复正常。13.妊娠会加重炎症性肠病的病情(或导致复发)吗?妊娠本身并不一定会加重病情,但在妊娠期间患者往往选择停止药物治疗,就有可能加重病情。另外,怀孕时机是一个很重要的问题,如果患者在缓解期怀孕,其妊娠期间疾病复发的几率是20~25%(与非妊娠期相当),但若在疾病活动期怀孕,其炎症性肠病复发概率将明显升高,超过一半的患者将复发。因此,女性患者应避免在疾病活动期怀孕。14.炎症性肠病患者如何做好自己的病历档案?大多数炎症性肠病患者需终身诊治,完整的病历档案能让医生对患者病情有全面的了解,对诊治有非常大的帮助。因此,患者本人尽量做到以下几点:1.妥善保留每次门诊原始的资料,有照片或病理彩图的应保持整洁、清楚;2.每次住院应保留出院小结、检查结果、影像资料、手术记录等。
杨荣萍 主治医师 华中科技大学协和深圳医院 消化内科4673人已读 - 引用 炎症性肠病与妊娠
年轻女性得了炎症性肠病以后,非常关心自己的结婚和生育问题。育龄女性患者本人、丈夫以及家属也可能对疾病与怀孕、生育的影响了解不够,甚至误解,可能有不适当的饮食与营养观念,对怀孕和生育产生不合理的担心或恐惧。的确,炎症性肠病、尤其是克罗恩病是可能会影响患者及其胎儿发育的。另一方面,炎症性肠病病情多变,反复发作,并发症多,需要有比较专业的医生进行准确指导和处理女性患者妊娠和分娩中出现的各种问题。我们在这里特地编写了相关问题并以问答形式为大家提供参考。当然,不少问题是有争议的,提供的答案可能不完全准确,还需要您将的具体病情咨询你的医生,进行针对性的讨论。 1. 炎症性肠病影响生育吗? 这要看患者的疾病类型、病情和主观意愿等。调查资料显示,炎症性肠病的育龄女性的生育率整体来说,与普通女性并无显著差异。在溃疡性结肠炎,85%-90%的育龄女性患者可以正常妊娠。相比之下,克罗恩病的年轻女性的生育率却有一定降低。这里的原因有多种,疾病本身可能导致营养不良、感染、并发症手术以及女性内分泌功能降低等。腹部大.手术如部分或完整的大肠(结肠)切除,小肠-直肠吻合术或回肠造瘘术等可能对妊娠和生育有一定影响。其实,这种影响通常是短暂的。几星期、几个月之内可以完全恢复。其次,不少炎症性肠病的女性常常因主观原因而避免妊娠。她们惧怕妊娠,而且又常常由于被误导,认为妊娠会使疾病复发、加重或影响胎儿等等。而且,这些患者可能为病情或心理原因,更倾向于使用避孕措施。所以,调查资料显示的女性患者生育率有下降,可能主要与某些患者主动避孕有关。 2.炎症性肠病对怀孕过程和胎儿健康有不利影响吗? 有,但比较小。一般来说,85%以上的克罗恩病或溃疡性结肠炎的孕妇表现正常,生出先天畸形的婴儿的发生率仅为1%。这种发生率与健康孕妇并无两样。与健康妇女相比,炎症性肠病对怀孕会有不利影响主要与病变是否活动有关。据调查,活动期疾病将使发生难产的机会增加。疾病静止期或轻微的炎症活动对妊娠和胎儿的影响都很小。所以,炎症性肠病妊娠后发生这种新生儿畸形的风险不会增高。当然,即使是健康的妇女,怀孕也不可能全部正常。因此,如有可能,夫妇双方可以把怀孕计划安排在疾病静止期或轻微的炎症活动期。怀孕如果发生在疾病活动期,要特别警惕可能会发生流产、早产和难产等问题。此时,应当尽快控制病情。凡是活动期的疾病都应该积极治疗。疾病控制好了,才能确保母婴平安。 妊娠期的活动性炎症性肠病,对胎儿有一定不良影响。有一项756例活动性炎症性肠病孕妇分娩的调查显示,她们娩出的新生儿中,出现低体重、严重生长迟缓等的概率比健康孕妇娩出的显著增加;而且,即使经过治疗、病情活动指数显著好转的孕妇,上述不良影响也依然存在。有些研究认为,妊娠期炎症性肠病自活动期转为静止期后,胎儿生长迟缓的风险仍然存在。这主要见于那些存在回肠病变和/或肠切除手术的孕妇。很显然,这与回肠病变和肠切除术后出现的致营养吸收障碍密切有关。然而,目前还没有证据表明炎症性肠病孕妇出现流产、死产、新生儿死亡的几率高出正常人群。 3.计划怀孕的安全性怎样确定? 炎症性肠病的已婚女性在计划怀孕前,应当进行医学检查来评定妊娠安全问题。这需要患者本人单独和医生讨论。这里没有固定的做法。营养状况和病情活动程度固然是决定因素,但为了准确评价,可能需要约请资深医师进行腹部检查和超声探测,并详细记录检查结果。有时医生还可能提出进行肠镜或放射学检查,因为这些检查的资料是准确评价的依据重要,但不是所有人都需要。但这些检查结果对以后妊娠以及分娩都具有重要参考价值。有些结果可能提示您需要增加摄入某种维生素和矿物质如维生素B12、叶酸和铁等。服用柳氮磺胺吡啶可能降低小肠对叶酸的吸收。所以,建议孕妇在怀孕早期服用叶酸。因为在胎儿的生长发育过程中,叶酸能帮助防止神经缺陷。 4.炎症性肠病有过外科手术者能怀孕吗? 一般来讲,曾经因为炎症性肠病而作过的腹部外科手术对妊娠没有什么影响。即使是较大范围的结肠切除、并作了结肠造瘘的,也可以安全妊娠。但是。妊娠和手术之间要有充分的间歇时间进行康复,而且,要保证外科手术后疾病控制良好,病情没有活动。大的外科手术之后,通常间隔一年以后再考虑怀孕。结肠造瘘者要格外注意怀孕前全身营养状态已经康复,否则,结肠切除术+结肠造瘘术后早产的发生率会增加。 妊娠期可能因某些特殊情况,进行某些必要的外科手术。这不用担心手术会导致早产和先天畸形。即使稍大一点的外科手术,只要管理得当,也可照样安全妊娠。 5.妊娠对炎症性肠病会产生有害影响吗? 大多情况下,妊娠对炎症性肠病的活动性和恢复期的维持没有影响。但是,临床上可以见到一些炎症性肠病病例在妊娠期出现较大的变化,有的是明显好转,有的却是明显恶化、甚至暴发加剧。克罗恩病缓解期怀孕的女性中,约有15%出现病情的急性发作。不过,这个比率与其它非怀孕女性患者的发生率一样。有人注意到,在孕期头三个月出现疾病活动,那么,整个孕期将有1/3者病情活动;此外,她们产褥期病情活动或暴发加剧的可能性也增加。对溃疡性结肠炎的孕妇来说,妊娠对疾病的活动几乎没有影响。调查显示,在妊娠六个月和产褥期,炎症性肠病急性发作的频率增加。大部分克罗恩病活动期怀孕的妇女在整个孕期病情活动。 需要指出的是,妊娠期服药治疗炎症性肠病,可以加速病情缓解、好转。药物治疗还可以疾病维持于稳定期,减少活动。药物治疗大大保证了妊娠安全,但有的患者还有可能出现活动。过去没有炎症性肠病的患者,可以出现克罗恩病和溃疡性结肠炎在妊娠期首发发作。不过,病情并不因为合并妊娠而更为严重。为了准确诊治,要消除误解,内镜检查不构成对于妊娠的威胁。 6.妊娠期间任何治疗疗炎症性肠病? 人们都知道在孕期、甚至在计划怀孕前就要避免滥用药物。于是,对炎症性肠病合并妊娠的药物治疗产生了种种疑问。其实,医生们更是关心妊娠期间炎症性肠病药物治疗的安全性。孕期服药治疗的问题要咨询你的医生,由医生的建议决定。医生处方药物是也应因人而异。有时需要专家会诊决定,以保证疾病和胎儿最高安全。 炎症性肠病孕期服药的一般规则是,只选择那些绝对必需的药物。药物治疗原则上基本与非怀孕的患者一样。另一方面,要充分注意患者的个体化特征。回答炎症性肠病服药物对婴儿影响这个问题较难,有些药物目前还没有肯定的研究结果。所以,每个炎症性肠病患者治疗都应当由产科医生和内科专家或消化科专家共同协商决定。皮质类固醇(如强的松龙、氢化可的松)和柳氮磺胺吡啶(SASP)或5-氨基水杨酸(5-ASA)的常规剂量,目前还未发现对于未出生的胎儿有何损害。尽管如此,在孕期的前三个月,这些药物的运用仍然需要严格小心。处于缓解期的患者需要5-ASA或皮质类固醇维持治疗的,要继续按照病情和医嘱服药或减量服药。要记住,病情活动对胎儿具有更大的危险。如果妊娠期炎症性肠病急性发作,要调整用药,尽快地控制病情。要不,炎症性肠病对母婴危害将远远超出药物本身。 炎症性肠病的常规治疗主要为5-ASA或激素。迄今为主,这种常规治疗对妊娠早期母婴没有不良反应。与阿司匹林不同,5-ASA的治疗剂量不会影响凝血功能,也不抑制血小板生成。所以,没有必要在孕前中断5-ASA的治疗。而且,5-ASA吸收进入的血液的浓度极低,影响胎儿的可能极小。其它药物如抗生素或免疫调节药如硫唑嘌呤或6-巯嘌呤等,需要掌握严格的用药指证,并且要由经验丰富的专家会诊后决定。环孢素A、氨甲喋啶和他克莫司等一般禁止使用。英夫利昔对于控制活动期炎症性肠病有明显效果,但目前不推荐在孕期使用。已经使用英夫利昔的,避孕时间至少延至停药三个月后再妊娠。不少使用英夫利西的母亲分娩健康婴儿,所以,没有依据使用英夫利昔的孕妇必须终止妊娠。炎症性肠病妊娠期使用例如甲硝唑或环丙沙星等抗生素必须严格掌握指证。这些药物一般主张禁忌使用。孕妇必须小心使用止泻药物(如易蒙停或阿托品)。因为有报道称上述药物对胎儿有致畸风险。 7.妊娠晚期和母乳期使用皮质激素安全吗? 现在普遍认为,治疗炎症性肠病的皮质激素剂量与流产或胎儿畸形的风险没有关系。妊娠后期大剂量皮质激素使用后,可能会降低新生儿的肾上腺皮质类固醇产量,导致新生儿出生后血液中可的松水平较低。因此,凡是妊娠后期服用大剂量的皮质类固醇的患者,其分娩的新生儿应该被由经验丰富专家严密监测。如有必要,可根据测定结果,采用替代疗法补充可的松。而且,有时还需要儿科医生连续随访。实际上,新生儿发生持久的肾上腺皮质功能低下的几率很小。大部分新生儿在中断可的松治疗后,肾上腺功能很快正常化。 8.那些诊断方法可以在妊娠期安全使用? 腹部超声检查和直肠超声检查对母婴无害。这些检查可以对病情的活动性和疾病的病程提供重要的信息。只要准备充分,由经验丰富、技术熟练的医师担当检查者,孕期妇女完全可以安全地实行胃镜和结肠镜检查。当然,侵入性的检查方法只限于绝对必需时才进行,目的是为了决定最合适的治疗方法。MRI没有任何害处,可以放心地进行检测。对于放射学检查,应该慎重考虑。除非是病情危重,一定要进行检查,才予以选择。一般而言,妊娠后期放射学检查安全性相对较大。 9.炎症性肠病的妊娠女性分娩时有否特殊考虑? 对炎症性肠病的妊娠女性,分娩时采取阴道分娩方式更好。已经作结肠造瘘的患者,分娩时子宫收缩可以使造瘘口下垂,腹部压力容易升高,因此阴道分娩比较好。这样也不受既往手术可能遗留的粘连影响。然而,许多产科医生更愿意作剖宫产。剖宫产对那些在直肠骨盆区有瘘管形成的孕妇有益处。所以,结肠造瘘的患者的生产方式到底如何选择,应提前与产科医生商量,根据具体情况确定。 10.孕期内特殊饮食对炎症性肠病的女性有益处吗? 一般来说,炎症性肠病患者不需要特殊饮食。但是,患者应当遵循推荐的平衡饮食,以保证满足患者和胎儿每日所需的营养组分。 11.炎症性肠病的女性可以进行母乳喂养吗? 哺乳期母亲服用皮质激素(如强的松)或5-ASA已经不是问题。虽然可能会有少量激素通过乳汁到达婴儿体内,但对婴儿没有永久损害。当然,皮质激素的剂量应当尽快减少。如需服用较大剂量,应当要咨询儿科医生。妊娠期或分娩后需要使用免疫调节药物如硫唑嘌呤、6-巯嘌呤、甲氨喋啶、环孢霉素A、他克莫司等的,不宜进行母乳喂养。因为上述药物对婴儿可能有长期的有害影响,尽管有的具体影响和程度还不清楚。
陈旻湖 主任医师 中山一院 消化内科2866人已读 - 引用 糖皮质激素在炎症性肠病围手术期的应用
作者:姚嘉茵 王道海 郅敏 【摘要】 目的 炎症性肠病包括克罗恩病以及溃疡性结肠炎。糖皮质激素是炎症性肠病的经典治疗药物之一,但长期应用糖皮质激素容易出现一系列副作用,并且容易导致肾上腺功能低下。对于内科治疗无效或者出现肠穿孔、肠梗阻、肠瘘等并发症需要接受外科治疗的炎症性肠病患者,如何在围手术期合理应用糖皮质激素,以防治出现肾上腺危象,保护肾上腺功能,对于确保手术安全,减少手术并发症具有重要的意义。 【关键词】 炎症性肠病 糖皮质激素 围手术期 1 前言 炎症性肠病(Inflammatory bowel disease,IBD)是肠道慢性非特异性炎症,包括溃疡性结肠炎(Ulcerative colitis,UC)和克罗恩病(Crohn’s disease,CD),其发病机制可能由感染、遗传、免疫等因素作用于易感人群,使肠道免疫反应紊乱,导致肠组织炎性病变与结构破坏 [1]。炎症性肠病的传统药物治疗包括氨基水杨酸制剂、糖皮质激素以及免疫抑制剂,其基本药理作用是抑制或调节过度的炎性反应,是治疗IBD的基础用药。长期应用糖皮质激素容易导致肾上腺功能低下[2],从而增加IBD围手术期的风险及术后并发症,因此,在IBD围手术期合理应用糖皮质激素对确保手术的安全及减少手术并发症的发生具有重要意义。 2 糖皮质激素在IBD中的应用及机制 皮质激素属甾醇类,包括肾上腺皮质所分泌的多种激素。按其生理功能可分为3类:①糖皮质激素;②盐皮质激素;③氮皮质激素。临床上通常使用的皮质激素是指糖皮质激素。商品名有氢化可的松、皮质酮及人工合成的强的松龙、强的松和地塞米松等。具有抗炎、免疫抑制、抗毒、抗休克等作用,对代谢、造血、神经系统和组织愈合都有作用[3]。自Truelove应用强的松龙治疗UC取得良好效果以来,使用糖皮质激素治疗IBD已有40年,至今仍是治疗IBD 的重要药物,其可阻止细胞磷脂中花生四烯酸转化为游离花生四烯酸,使白三烯及氧自由基等炎症介质生成减少,降低中性粒细胞趋化活性,减轻IBD的炎症反应,改善毒性表现。 ①口服糖皮质激素可以快速诱导溃疡性结肠炎缓解,而且对氨基水杨酸无效的中重度溃疡性结肠炎也有疗效。标准治疗剂量是泼尼松40-60mg/d,或者1mg/kg·d,从第12周开始逐渐减量,使用14-16周。对于口服激素无效的难治性溃疡性结肠炎可改用静脉注射甲基强的松龙40-60mg/d,或者氢化可的松200-300mg/d,鉴于甲基强的松龙的副反应较少,故推荐优先静脉使用[4]。②糖皮质激素是治疗和诱导CD缓解作用最快,疗效较好的药物。常用剂量泼尼松0.5-0.75mg/ kg·d,严重病例可达1mg/kg·d,2个月左右病情缓解。③近年面世的新型糖皮质激素布地奈德(Budesonide),是一种16α-羟泼尼松龙,分子量大,在肠道局部浓度高,吸收后肝迅速代谢,仅10%的活性成分进入全身血液循环中,故循环中皮质醇浓度低,全身不良反应少。 3 IBD围手术期的特点 当溃疡性结肠炎患者出现中毒性巨结肠,穿孔,出血,难以耐受的肠外症状如坏疽性脓皮病,结节性红斑,肝功能损害,关节炎等以及癌变;当克罗恩病患者出现肠梗阻,狭窄,肠瘘等则需要手术治疗。溃疡性结肠炎手术治疗目的在于切除病变肠管,从根本上祛除本病,防止癌变。常用的术式包括全结肠切除回肠造口术,结肠切除回肠直肠吻合术,结肠切除直肠粘膜剥除回肠造袋肛门吻合术等。克罗恩病则结合病变性质和部位分别采取狭窄肠段成形术,肠段切除吻合术,暂时或永久性回肠或结肠造瘘术等[5]。 围手术期糖皮质激素应用与肾上腺皮质功能保护,提高长期使用糖皮质激素患者的手术应激耐受能力,是IBD患者平安度过围手术期的首要问题。正常人每天分泌约20 mg的氢化可的松,在应激状态下其分泌量可达基础量的10倍以上[6]。对于炎症性肠病患者,因长期应用激素治疗,其肾上腺素功能处于相对不足,且在手术这个应激状态下不能应激性分泌相应糖皮质激素,有诱发肾上腺功能不全的危险性。 4 糖皮质激素在IBD围手术期应用的理论基础 国内外有META分析表明,IBD患者围手术期预防性使用糖皮质激素对于减轻手术应激程度,减少术后呼吸系统并发症的发生,调节患者的心、肺功能,降低术后多种并发症及抑制全身炎症反应,改善患者的一般状态有很重要的作用[7]。糖皮质激素一定程度上影响机体物质代谢,改善机体的血清白蛋白及转铁蛋白水平,从而纠正机体术后出现的低蛋白血症,同时还可以缓解术后经常出现的恶心呕吐等症状。对于因长期使用糖皮质激素而导致肾上腺皮质功能低下的IBD患者来说,围手术期使用糖皮质激素还可以有效保护肾上腺功能,防止出现肾上腺危象。 糖皮质激素是体内正常分泌的肾上腺皮质激素, 是通过糖皮质激素与其受体结合形成糖皮质激素-受体复合物后,转位至核内起作用。核内的基因作用途径可以归类为反式抑制以及转化激活两类,反式抑制指由糖皮质激素受体复合物以及转录因子如核因子-κB或者活化蛋白-1等诱导合成的调节蛋白受到抑制;转化激活指的是下调炎性细胞因子如TNF-α,IL-12,IFN-γ以及上调抗炎性细胞因子如IL-10,转化生长因子-β的调节蛋白合成过程被诱导以及激活[8]。除此以外,糖皮质激素还可以与细胞膜相互作用,发挥非基因介导的作用[9]。最新研究采用糖皮质激素效应细胞药物浓度与血清药物浓度比值来衡量IBD患者糖皮质激素代谢以及免疫作用的净效应,同时反映在激素治疗过程中系统性免疫反应的变化[10]。 ①虽然手术创伤后内源性糖皮质激素分泌增多,但相对于交感神经在手术后早期迅速而大量分泌的肾上腺素来说,糖皮质激素在体内存在着相对不足[11];②手术创伤后蛋白分解代谢大于合成代谢,糖皮质激素受体分解增加,合成减少,以及内源性糖皮质激素对其受体的下调作用导致术后糖皮质激素受体水平有所降低;③机体在严重创伤会造成糖皮质激素受体表达和功能下调,白细胞介素( IL) IL21 、IL22 、IL26 和肿瘤坏死因子( TNF) 可以降低糖皮质激素受体的敏感性,而IL22 、IL24 可使糖皮质激素受体的亲和性大大下降,由此引起机体糖皮质激素受体水平的应激反应紊乱[12]。④长期使用糖皮质激素的IBD患者,在肾上腺功能衰退的情况下接受手术创伤的打击,进一步损伤肾上腺功能,加重糖皮质激素的分泌不足以及糖皮质激素受体的功能障碍,甚至出现肾上腺功能的急剧恶化,出现肾上腺危象[13]。 综上所述,在IBD围手术期适当增加糖皮质激素,补充糖皮质激素的相对不足,在一定程度上可以增加激素受体复合物的生成,从而提高激素对靶细胞的效应。一方面可以通过减少促炎症细胞因子如IL21,IL22, IL26, IL28 以及TNF 的释放,另一方面可以提高抗炎细胞因子的水平如IL24, IL21,有效减少了自身组织在机体扩大的应激反应中所受炎性介质的损伤,从而减少组织损伤程度及术后并发症的发生。这是IBD患者围手术期应用糖皮质激素的理论基础。 5 糖皮质激素在IBD围手术期的应用 使用皮质激素的IBD患者来说,我们必须在术前根据手术侵袭的大小,手术时间的长短来判断如何在围手术期补充激素。 ①每天用糖皮质激素治疗的IBD患者, 如果实施中等手术如单纯肠瘘修补术等,则术前用泼尼松10mg, 术中静滴氢化可的松50mg, 术后第一天每8小时静脉给20mg, 总量氢化可的松60mg。术后第二天可酌情恢复原先的治疗剂量。②如计划行全结肠切除术的IBD患者则术前2小时注用泼尼松40mg, 以后每8小时静注氢化可的松50mg, 术后48-72小时持续使用。术后第3天或者第4天开始应用维持剂量。③对已停用皮质激素超过6个月的IBD患者,术前可不用激素治疗,术中可静滴皮质醇200~300mg,术后严密观察病人生命体征变化,一旦病人出现急性肾上腺皮质机能减退迹象即应给替代治疗,激素用量宜大不宜小。④若在围手术期的任何时期出现因糖皮质激素减量过快、突然停药或者应激状态而突发高热、恶心、呕吐、腹泻、失水、烦躁不安甚至昏迷等症状时应立即按肾上腺危象处理,于最初1-2h静滴氢化可的松100~200mg,最初5~6h总量达500-600mg以上,第2、3天可减量并改为肌注醋酸皮质激素每6~12h注射25~50mg,再改口服强的松过渡至维持量,一般需l-2周以上,如上述治疗后尚未能维持血压,可用去氧皮质酮,治疗剂量视病情而定。 总之,对于需要外科手术治疗的IBD患者来说,必需根据术前用药情况以及手术大小, 手术时间长短来设计预防性使用糖皮质激素的用药方案。估计应激反应持续的时间, 给予应激所需的剂量为度, 不宜过量。若手术顺利且无并发症, 血浆皮质醇浓度一般在术后24一48小时恢复正常。当发生术后并发症时,应激反应持续,这时候需要根据具体情况考虑连续使用糖皮质激素,以有效保护肾上腺功能,防治肾上腺危象的发生。 6 结论 糖皮质激素是炎症性肠病患者内科治疗的经典药物之一。在IBD围手术期合理使用糖皮质激素可以调节内源糖皮质激素的分泌不足以及糖皮质受体的暂时性功能低下,有效保护肾上腺功能,防止肾上腺危象的发生,并且可以减少术后并发症以及减轻全身炎症反应。但是由于激素负面作用太多,如何在保证治疗的情况下,把激素用量减少至最小、最低剂量,是我们努力的方向。 参 考 文 献 [1]Matricon J. Immunopathogenesis of inflammatory bowel disease. Med Sci. 2010; 26(4):405-410. [2]Yao Z, DuBois DC, Almon RR, Jusko WJ. Pharmacokinetic/pharmacodynamic modeling of corticosterone suppression and lymphocytopenia by methylprednisolone in rats. J Pharm Sci. 2008; 97(7):2820-2832. [3]Rogler G. Gastrointestinal and liver adverse effects of drugs used for treating IBD. Best Pract Res Clin Gastroenterol. 2010; 24(2):157-165. [4]Lichtenstein GR, Abreu MT, Cohen R, et al., American Gastroenterological Association. American Gastroenterological Association Institute technical review on corticosteroids, immunomodulators, and infliximab in inflammatory bowel disease. Gastroenterology. 2006;130:940–987. [5]Sands BE. New therapies for the treatment of inflammatory bowel disease. Surg Clin North Am, 2006, 86:1045-1064. [6]Kim JJ, Haller J. Glucocorticoid hyper- and hypofunction: stress effects on cognition and aggression. Ann N Y Acad Sci. 2007; 1113:291-303. [7]Younes M, Neffati F, Touzi M, Hassen-Zrour S, Fendri Y, Béjia I, Ben Amor A, Bergaoui N, Najjar MF. Systemic effects of epidural and intra-articular glucocorticoid injections in diabetic and non-diabetic patients. Joint Bone Spine.2007;74(5):472-476. [8]Rhen T, Cidlowski JA. Antiinflammatory action of glucocorticoids--new mechanisms for old drugs. N Engl J Med. 2005; 353:1711–1723. [9]Barnes PJ. Corticosteroid effects on cell signalling. Eur Respir J. 2006; 27:413–426. [10]Hanne Rintamki, Harri M Salo, Outi Vaarala, and Kaija-Leena Kolho. New means to monitor the effect of glucocorticoid therapy in children. World J Gastroenterol. 2010 March 7; 16(9): 1104–1109. [11]Yoon SK, Sung SK, Jeong JC,et al. Matrix metalloproteinase-3:a novel signaling proteinase from apoptotic neuronal cells that activates microglia. The Journal of Neuroscience, 2005, 25(14):3701-3711. [12]周琎,杨坤兴,吕成余,等.围手术期应用糖皮质激素对胃癌患者术后康复的影响[J].江苏医药,2009,35(5):529-530. [13]李天民.合理使用糖皮质激素[J].中国医药导报,2009;6(5):165-166
郅敏 主任医师 中山六院 消化内科4152人已读 - 引用 炎症性肠病患者应注意骨质疏松预防!
研究人员发现,炎性肠病(IBD)患者发生骨折的危险性显著增加。流行病学研究表明,与非IBD人群相比较,IBD人群更易患骨质疏松症。骨质疏松症及其严重后果——骨折,在我国以构成一个严重的公众健康问题,被称为无声无息的流行病[1]。1. IBD引起骨质疏松的危险因素IBD者BMD减少的发病机制尚不完全清楚,应用激素治疗、小肠疾患、小肠切除、疾病的持续性或广泛性病变、,维生素D缺乏,吸收不良,营养不良,性腺功能减退和系统性炎症等为骨丢失的高度危险因素,但许多研究发现新诊断为IBD的病人中,BMD减低的发生率很高[5,7],这些结果提示在IBD发病之前有其他因素存在,导致低骨量,增加了骨丢失。2.骨质疏松的防治 骨质疏松的预防和治疗包括生活方式干预,有规律的负重训练,减少酒精摄入,戒烟,维持充足膳食钙的营养摄入,有足够的热量以达到理想的体重,补充维生素D,限制钠的摄入(2~3 g/d)等。控制疾病发展也很重要:减轻系统性炎症和缓解恶病质。IBD的绝经后妇女激素替代治疗可减少骨丢失。对需要长期使用糖皮质激素治疗的病人要有正确的评估,采取积极的措施来预防及治疗糖皮质激素所造成的骨质疏松。因为骨量丢失的大小与糖皮质激素的剂量有关,所以应尽可能用最低的有效剂量和使用局部制剂[24]。用于预防和治疗骨质疏松的药物有三类: (1)抗骨吸收药,例如雌激素、降钙素、二磷酸盐类。二磷酸盐是预防IBD相关的骨质疏松性骨折的一线药物[25]。阿仑膦酸钠和利塞膦酸钠的研究显示可通过减少骨转换和增加BMD使骨折危险减少[26,27,28]。 (2)促进骨形成药物,如氟化物、促进合成代谢的类固醇等。 氟化物能刺激用糖皮质激素的病人成骨细胞的复制、分化和功能,并且恢复糖皮质激素引起的血清骨钙素水平的降低。这提示氟化物可增加骨的形成。 (3)促进矿化作用药物,如钙制剂、维生素D等。维生素D作为机体必须营养成分及激素,在维持机体钙、磷代谢平衡起着重要作用。钙制剂是治疗骨质疏松疗效和安全性都较为肯定的药物之一。药物治疗可以减轻骨质疏松的疼痛、增加骨量、预防骨折。一项94名IBD患者的前瞻双盲随机平行有安慰剂的对照研究中,显示补充钙和维生素D一年,使腰椎骨密度增加[29]。此外,甲状旁腺素(PTH)可加强骨细胞溶解骨钙的作用和破骨细胞吸收骨基质的作用,同时促进成骨细胞形成及矿化骨的作用。这样,骨钙可以不断地释出以维持血钙水平,旧骨也得以不断地被新骨替换。如Dempster 等[30]最近的一项研究证实,PTH能增加人类骨皮质的厚度及连接密度。Cosman等[31]通过三年的研究报告PTH能抗脊椎骨折。使骨强度增加,减少骨折危险。 维生素K主要是通过增加骨钙素(BGP)合成几分泌而起作用,为骨形成促进剂。其它如生长激素、同化激素、生物雌激素、选择性雌激素受体调节剂等,有的尚未广泛用于临床,有待进一步评估。 由于IBD患者存在骨质疏松和BMD减少的危险因素,应常规测量BMD和做脊柱X线检查,使能早期开始治疗,减少骨折发生率。
陈旻湖 主任医师 中山一院 消化内科1948人已读 - 引用 炎症性肠病的饮食建议
1. 高蛋白、高热量食物鼓励多吃易消化的高蛋白类食物,如肉、鱼、豆腐等,对预防体重下降及增强抵抗力有帮助。当身体蛋白质不足,会减慢伤口愈合的速度。若胃口不佳或体重严重下降时,请立刻咨询专业的营养师医生,建议一些易吸收的元素配方奶类做补充。2. 足够流质和水份每天饮用8至10杯流质饮品(包括开水、清茶、稀果汁、清汤等),以补充腹泻所流失之水份,防止脱水情况发生。但要避免饮用酒精饮品、咖啡及太油腻的汤水,减少刺激肠胃,造成不适及腹泻。若对牛奶(乳糖)消化不良的病者,要减少饮奶;或饮用一些不含乳糖配方的奶,以免造成胃肠胀气。3. 少吃多餐每天最好吃5至6餐,每次不要吃的过饱,让肠胃容易消化之余,又可增加热量的摄取。4. 选择低渣食物疾病发作期间,避免全麦面包、蔬菜、豆类、番薯、洋葱、青椒、玉米、椰菜、椰菜花、芹菜、西兰花、芦笋等高纤维及产气食物,而且进食时要慢嚼细咽,以及选择低渣食物,这可让肠道休息,减少腹泻问题及预防因气体产生引起的肠胃不适。当然,若病情受到控制,可逐渐恢复吃高纤维食物,以防便秘。不过,蔬菜要尽量煮软,肠胃较易接受。5. 减少刺激食物辛辣性食物会对肠胃造成不良刺激,因此,患者应忌吃辣椒、芥末、大蒜、生姜等食物。倘若患者伴有脂肪吸收不良(如脂肪泻),应限制脂肪摄取量,采用少油烹调方法及避免吃油炸食物。6. 改善肠道健康的营养益生菌(如乳酸菌)有助于改善腹泻及胃肠胀气问题。乳酸菌食物包括乳酪、乳酸饮品及发酵食物如酸菜等。乳酸菌分泌乳酸提高肠道酸性,令有害菌不易生长。此外,乳酸菌能促进肠道蠕动,改善排便,加速排除废物和毒素,减低废物积存肠道内。Omega-3 脂肪酸是有抗炎功能的化学物质,食物来源包括:三文鱼、吞拿鱼、核桃、亚麻籽、豆腐等。不过,若过量补充,反而会形成腹痛、恶心、腹泻等肠道问题。
曹倩 主任医师 邵逸夫医院 消化内科4813人已读 - 引用 炎症性肠病的饮食和营养
一、为什么要重视炎症性肠病的饮食和营养?炎症性肠病患者往往存在营养不良,体重过少,甚至出现恶液质。据统计,56%~75%的炎症性肠病患者(尤其是克罗恩病)存在体重不足,60%~80%的患者有贫血。他们缺乏的基本营养成分有氨基酸(蛋白质基本成分)、葡萄糖(碳水化合物)、矿物质和微量元素、维生素和水等,但最为重要的是蛋白质缺乏。营养不良的最为直接的原因是饮食营养成分摄入不足、丢失过多和吸收障碍。炎症性肠病与饮食因素之间的关系还在争议。人们一直怀疑某些食物或因为饮食摄入了某种有害成分,如大分子化合物、细菌或其它病原生物及其抗原成分,引发了肠 道免疫机制的异常反应,造成了胃肠道粘膜难以中止的免疫损伤。动物实验证实,即使是炎症性肠病发病遗传背景明确存在,只要不经胃肠道饮食,就不会发病。有 一句很流行的话,即“不吃就没有炎症性肠病(no food, no IBD)”。但是,不吃,就没有营养摄入,患者也就无从康复。临床上不少患者往往因为消化管道出现的狭窄、梗阻、溃疡和出血等情况,进食后出现腹痛、腹泻、 大便带血等等,因而惧怕“吃东西”。他们以为 “与其吃了有害,倒不如少吃或不吃”。有的患者则是由于手术,切除了部分肠段,或者造瘘等,饮食的量和速度受到限制,吃下去的食物也不能完全消化吸收。另 一方面,炎症性肠病急性活动期间或病情中等程度以上活动的患者,肠道除了病变范围所致吸收面积减少、影响营养成分和维生素和矿物质的吸收以外,病变部位的 渗出、出血,也不断丢失血液和组织液成分。这在克罗恩病患者病情活动期间明显加剧。而且,病情急性活动会带来器官功能应激,营养消耗大大增加,再加之长期 服用药物如皮质激素、氨基水杨酸类的影响,营养缺乏的问题日益突出。除了蛋白质、脂肪以外,维生素A、叶酸、锌、钙、钾、镁均出现不同程度的缺乏。患者表 现为衰弱、体重降低、免疫机能减低和伤口难以愈合等。反过来,营养不良又直接影响肠道损伤部位的修复。一旦陷入这样的恶性循环,患者的病情便迅速加剧,出现全身衰竭。二、克罗恩病与溃疡性结肠炎饮食营养管理的异同点克罗恩病可能侵犯消化道的各个部位,以小肠为主,但最常见的是小肠的远端,即末段回肠,其次为紧邻回肠末段的大肠。溃疡性结肠炎则基本上只侵犯结肠。同样是克罗恩病或溃疡性结肠炎,病变的程度不同,侵犯的范围大小不一样,对患者营养代谢的影响也不一样。轻则可能与正常人差别较小,重者可能危及患者生命。克罗恩病和溃疡性结肠炎都可以出现营养成分的吸收障碍和丢失过多,但由于小肠病变主要见于前者,因此,克罗恩病患者吸收不良的情况要比后者明显严重。小肠是营养物质吸收的主要场所。小肠粘膜分泌的酶主要分解碳水化合物,如乳糖分解为半乳糖和葡萄糖,然后吸收进入血液被肝脏等组织器官利用。蛋白质在小肠大 部分已经被消化分解为氨基酸,脂肪则成为脂肪酸、甘油三酯和胆固醇。小肠也分泌一部分蛋白酶和脂肪酶分解相应的营养物质。上述小分子营养物质均在小肠吸 收,再运送至全身。铁的吸收部位主要在上段小肠。末段小肠承担着维生素B12、叶酸等重要造血因子的吸收。相比之下,大肠担负的功能相对简单些,主要吸收 小肠尚未吸收完的水。所以,不难理解在炎症性肠病,尤其是小肠存在病变者,会严重上述营养物质的消化吸收。而且,不同部位的克罗恩病,影响营养物质代谢也 不一样。溃疡性结肠炎与克罗恩病均可以发生锌缺乏,而克罗恩病缺锌更为严重,锌缺乏引起的患者免疫机能降低的状况也严重得多。同是克罗恩病贫血,类型也可以不同。末段回肠病变为主的克罗恩病,缺乏维生素B12、叶酸等可以出现巨幼红细胞性贫血。对于溃疡性结肠炎而言,由于只是大肠部位病变,对小肠营养物质的消化吸收影响较小。因此,对营养代谢的影响也小于克罗恩病。也正因为如此,溃疡性结肠炎患者主要因为反复粘液血便和出现缺铁性贫血,造成严重营养不良者相对少些。我们谈论的也主要是克罗恩病的饮食管理和营养支持的问题三、不同病情患者的饮食管理与营养支持为了做到既要保证炎症性肠病患者的营养,又要避免胃肠道消化吸收的负荷过重、加剧炎症,人们研究设计了各种饮食配方和营养支持治疗措施。对于病变范围大,病 情重,又有并发症,无法经过胃肠道饮食解决营养摄入的患者,就需要特殊的饮食、或者全胃肠外营养(total paraenterol nutrition, TPN)。后者是一种完全不经胃肠道、只依赖静脉输入的营养支持治疗。1.缓解期或轻症患者的饮食和营养所谓缓解期或轻症患者,主要指的是那些没有发热、腹泻次 数每天只有3次或更少,没有或很少便血,血液化验血色素、血沉和C-反映蛋白基本正常的患者。尽管如此,他们的饮食管理还是要非常重视。既要有足够营养摄 入,保证肠道病变修复,又要避免饮食不当,促发病情活动。患者应当医生和营养师经常沟通信息,获取饮食和营养方面的指导,不能自认为病情恢复,饮食可以无 所顾忌了。营养摄入除了热量(无体力活动者1天约1200大卡)供应以外,为保证肠道病变的修复,必须强调蛋白质摄入。其它营养物质也不能 忽视。这些患也要注意补充富含叶酸、锌、钙等营养物质的食物。从某种意义上说,正常人的食物大部分对于炎症性肠病患者基本无禁忌。肉类、鱼类、禽蛋类、牛 奶和奶制品可以提供必需的蛋白质和其它营养物质,同样也适用于他们。饮食所要强调的并不是哪一种食物能吃、能够防止复发,而是怎么样选择、烹调,怎么样吃 的问题。炎症性肠病的患者其肠道消化吸收的面积已经减少。必须利用有限的营养吸收面积实现较多的营养物质的吸收。这就对食物加工、烹饪提出 了不一样的要求。为了使摄入的食物、肉类或菜类分解为大分子物质,再降解为小分子,以利于吸收,食物加工时必须做到煮透、煮烂,烹调要简单化,少用或不用 无营养价值或甚至是有害的并且有刺激性的色素、香料和调味品。不要添加糖、尤其是精加工的糖,因为流行病学调查显示精制糖与克罗恩病发病和活动有关。烹饪 好的食物性质应当以半流质和流质为主,不应将食物或菜类烹饪得很硬的或半生不熟。炒菜类大都不适合于炎症性肠病患者。对于生的、半生的、腌制的、酿造的、 粗糙的、辛辣的、油炸的、油腻的以及不新鲜的食物和菜类,都需要退避三舍。炎症性肠病患者疾病类 型的多样化和肠道受累程度,以及个体差异的存在,意味着不可能制定某一固定饮食计划适用于所有的患者。而且,疾病本身在不断变化,饮食模式也要随之变化。 所以,饮食和营养管理既要有总体的原则,又必须实施个体化。总体原则就是要实现饮食平衡,也即所谓的健康饮食。它必须能够涵盖患者每日所需的营养配额,满 足人体所需的所有营养组分。由于这些患者多缺乏叶酸,维生素A和D、钙、铁等多种营养素,要选择富含以上营养素的食物。患者膳食应供给足量的热能和优质蛋 白质以及上述相关营养物质。食谱要包括不同种类的食物:肉类、鱼类、禽类、奶制品(如果能耐受的话)、谷物、水果和蔬菜为了减轻或避免患者因为进食出现腹 部不适或疼痛, 可以在进食次数、时间、速度等方面采取一些变通。例如,少食多餐 每3-4小时进食一次,可以每天安排5餐,每次的量可以比平时的一日3餐少一点,每次用餐的时间适当延长。这样,有利于胃肠道对食物适应和充分消化吸收。 如果有乳糖不耐受,应减少牛奶和奶制品的摄入。要适当限制高纤维食物如坚果、玉米以及一些蔬菜等。以低纤维、少渣饮食为主。病变范围大,活动症状明显者, 限制要严格些。高纤维食物促进肠道蠕动,如果在小肠没有消化完全的话,还会导致腹泻。然而,某些患者即使遵循了以上的饮食建议,仍然会出现进食后腹部不适和肠痉挛。对这些病人,药物治疗会有一定帮助。进食前15-20分钟服用解痉药物和止泻药会缓解症状。水果是维生素等营养物质的主要来源。人们一般都是生吃水果。对炎症性肠病患者来说,能不能生吃,还是煮熟了再食用,这需要区别对待。将水果煮熟以后再食用是 克罗恩病饮食管理的一项要求。但是,这也要灵活对待。我们不强求所有的患者都要将水果煮熟后再食用。如果患者病情有明显活动的征兆,如腹泻次数增加,便血明显等,那必须强调煮熟;对于病情稳定,无活动依据者,进食新鲜水果并非严格禁忌。不过,要注意食用的量和速度,宜少不宜多,宜慢不宜快。另 一问题是如何准确对待食物纤维素问题。食物纤维素不仅对于正常人具有促进肠道运动,加速有害细菌、废物和毒物排泄,维持肠道微生态平衡和免疫功能,对于炎 症性肠患者也同样重要。既往曾经有人片面强调这些患者要避免食物纤维素,事实上,这一观点是错误的。炎症性肠病患者也需要食物提供必需的纤维素成分。现在 的观点是,除了活动期重症炎症性肠病,对于缓解期或轻症患者,要鼓励他们进食适量含有纤维素的食物和蔬菜。2.急性活动期的营养要特别注重减轻肠道的负荷,如腹痛、腹泻、 便血和发热等表现比较严重,患者应当禁食。此时,如果患者饮食方式仍然一如既往,不减少病变肠道负荷,那么,任何治疗措施都不会奏效。必要时,口服药物也 要停止或改为注射给药。此时,营养供给的方式可能只有采取全胃肠外营养,才能够补充患者每日所需要的基本营养素,也可能采取放置营养管或口服,以液体营养 方式进行胃肠内特殊营养供应,也就是所谓的“太空饮食”一类的“工业化生产的液体食物”。指的都是以各种营养物质不同配方组成的液体混合物。根据不同祖 分,它们还被称为低分子饮食、高分子饮食或要素饮食等。美国国家太空署(NASA)。NASA研发太空饮食的目的是要解决在太空飞行器的有限空间,保证宇 航员足够的营养供应。饮食尽可能不含“粗糙杂质”。这类饮食的营养成分均为较小的分子,不含食物纤维,人的消化道上半部分很快将其完全吸收,不留任何残存 物进入到大肠,需要排除体外。这就意味着消化道下半部分的小肠和大肠可以得到完全休息,这是液体营养或置管营养治疗成功的关键所在。传统的太空饮食不再生 产,因为这种饮食只含有氨基酸,气味难闻,口感较差。目前的液体营养所含的低分子营养成分含寡肽,还加入了脂肪和调味物质,气香味美,很好上口,而且种类 很多,适用于不同病情的患者。①经口或放置营养管实施液体营养供应 液体营养有高分子液体饮食和低分子液体饮食之分。前者经过改良,还分高纤维饮食,高分子饮食或高分子饮食加中链脂肪酸(MCT)饮食等。低分子饮食中的营 养成分已经被分解为简单分子,因而进入胃肠道后更加容易被吸收,而且吸收得更为完全。它也是平衡饮食,也涵盖患者每日所需的营养配额,并且不含纤维素。通 常情况下,液体饮食经鼻胃(肠)管输送进入十二指肠,需要用压力泵控制,连续输注。有些低分子液体饮食也可以直接口服。对于患者能够口服 的,要鼓励他们通过口服来满足基本营养摄入,由少到多,逐步实现足量营养供应。要提供不同口味的液体营养,以适合不同患者的要求。另外,要保证患者每天有 足量液体(水分)摄入。要监督并详细记录营养液体摄入的量、速度和腹部症状变化以及尿量。也要视情况在一定时间内选用对脂肪一定限量的液体饮食,以后可以 根据病情,逐步添加中链脂肪。不能耐受高分子液体饮食的,就代之以低分子液体饮食。对于需要长期液体营养供应者,一般采用经鼻胃肠置管。实 施前,患者可以与医生讨论,以确定是否需要在家口服营养还是放置胃肠营养管。液体营养无论是直接口服还是置管输入,其最大的优点是可以防止小肠微绒毛的萎 缩和肠道免疫机能的降低。置管营养开始时速度要慢,量要控制,第一天建议输入300~500ml,然后逐渐增加。有了液体营养制剂,即使患者发现病情发生 恶化,也可以不住院就可以将饮食从普通饮食改为液体营养。所要注意的是,液体营养不易在室温下防止时间过久,以免变质。实践证明,低分子液体饮食和高分子液体饮食对炎症性肠病均具有良好的治疗作用。溃疡性结肠炎急性发作期间,一般采用口服液体饮食就已经足够,不需要采用全胃肠外营养(TPN)。如果腹泻和便血非常严重,或口服液体营养后症状反而加剧,则必须实施全胃肠外营养。②全胃肠外营养 一般用于口服或经口置管营养液输入失败、上消化道尤其是上部小肠存在病变,小肠梗阻,疤痕形成或漏管影响营养液输入(如直肠阴道瘘)以及小肠手术切除范围过大,出现短肠综合征等。全 胃肠外营养通过中心静脉插管(CVC),营养物质和活性成分以液体方式直接输入血液。于是,人体的胃与肠道完全得到休息。但是,这种营养供应方式有利有 弊。一方面,患者胃肠道在短期得到完全休息,炎症及其相关症状迅速得到恢复。另一方面,胃肠道却因此而出现“懒惰”,即胃肠粘膜发生废用而出现形态和功能 的萎缩。这时,原来的消化和吸收功能要经过一定的时间才能恢复。全胃肠外营养或肠内营养的时间的确定要根据患者的病情确定。只要患者肠道炎症的有关指标如腹泻等 主观症状仍然异常,全胃肠外营养或肠内营养就应该继续下去。但是,全胃肠外营养应当尽早停止,并逐步恢复经口营养摄入。开始这一过程时,可以先行交叉几 天,即静脉营养减少、同时开始口服低分子或高分子营养液。全胃肠外营养或特殊肠内营养供应的时间至少持续2~4周。如果患者症状仍然未缓解,患者还需继续 避免进食。③急性活动期后如何向正常饮食过渡患者全身情况改善以后,应该开始考虑逐步向正常饮食过渡。开始时,患者可以进食 一些饮料、麦片和少量面包。如果患者能够耐受,就进一步给以煮熟的水果和蔬菜,土豆,米糊或面糊,低脂奶酪,午餐肉和瘦肉,禽类或鱼类等。最后,添加更多 的脂肪,奶酪或肉类。这时患者就可以进行正常饮食了。住院期间还可以视病情和全身情况给以轻质饮食(light normal diet, LND)。配置轻质饮食时,不能选择患者不能耐受的食物和烹饪加工法。出院后轻质饮食可能无需继续。患者在家中同样要避免那些不能耐受的食物和烹饪加工 法。在最初几天,不企望马上就给患者以足够的能量。不要急于撤除胃肠外营养或肠内营养,可以同时联合或交叉进行,以免患者出现体重降低。向正常饮食过渡 时,要注意时间节奏,不要急于求成。病情改善以后,才可以增加纤维成分。在向正常饮食过渡的过程中,患者、医生、营养师以及医院营养科之 间要密切合作,制定周密详尽的计划。患者应当与医生和营养师保持长期联系,随时获得信息。要经常注意患者的心脏、肝脏和肾脏功能等,因为这些器官的功能与 饮食中的营养要素有关。在与医生咨询和讨论营养问题的时候,要考虑到维生素、矿物质以及微量元素等的补充。患者也应当有机会与医生和营养师共同讨论,制定 适合自己的饮食。五、患者需要做到的几件事1.记录好病程日记和饮食日记管理好炎症性肠病需要患者、医生和营 养师之间的长期合作。由于大部分患者不住医院或偶尔因病情发作住医院诊治。所以,在离开医院的时间内,患者及其家属一定要监测好病情,一定要有真正能够反 映客观病情变化的记录。只有做到这一点,医生才有可能完全把握患者的病情变化,对患者的疾病提出恰到好处的个体化合理治疗。病情日记内容要 能够反映患者的病情变化和营养状态。因此,与病情有关的症状和体征以及药物服用记录是最为重要的部分,另一部分就是饮食与营养的记录。内容包括:①每日两 次体温,测定的时间是早餐前和午餐后1小时。②腹部疼痛、腹胀、腹部包快和肠鸣及其与饮食的关系。这是用来反映病情活动与否、肠道有无狭窄梗阻以及胃肠道 对进食的食物耐受的。③大便的次数、性状和量,大便与饮食的关系等。要具体到每餐进食何种食物,是肉类、禽蛋类还是某种水果及其饮料或何种蔬菜。还要有具 体的烹调方法。如出现便血,要描述颜色、量、气味等。④每天测定一次体重。时间规定在早上起床后(6~7点钟),小便一次(不大便),不吃任何东西,衣着 (重量)一致。饮食日记可以帮助你准确地衡量你的热量、蛋白质以及维生素等营养要素的摄入。2.准确地测量体重的意义与方法体 重是反映营养状态和发育的重要指标。良好营养状态的患者更能够耐受疾病和炎症给机体带来的损害。如体重不足,急性复发期间,患就将丢失更多的体重,使病变 更加难以修复。因此,炎症性肠病患者应尽可能保持体重在正常或接近正常(按照身高与体重的比值计算),不能低于标准体重的20%以下。有的患者的体重可能 超出正常标准。如果体重轻度超出(如10%),也无须通过限制饮食减肥。这些患者比较幸运,可以有较多的能量储存有利于修复或应对更多的消耗。正 常体重计算法一般采用Broca’s 指数,即身高(厘米)—100 = 体重公斤。降低值应不超出正常20%。这一公式适用的对象为身高在160—190cm。超出或低于这两个上、下限时,计算值(理论值)可能偏高。实际应用 时,要稍加变更。另外一个体重计算方法为体重指数(body-mass index, BMI)。其计算公式为:BMI = 体重(kg)/身高(m)2。正常值的上、下限分别是18和25。3.寻找原因,解决食物不耐受的问题饮食不当,可以促发或加剧炎症性肠病。但问题难在无法确定和告诉具体某一患者对于哪一种食物或其烹调方式不耐受、哪一种食物会导致腹痛、腹胀和腹泻等 不适症状。某些文章会列举不少可能不耐受的食物如:legumes,生的蔬菜、果汁(尤其是柠檬果汁)、柑橘类果汁(桔子、葡萄、橙子、柠檬等)、 saueraut, 洋葱、脂肪类食物、酸性食物、牛奶(乳糖不耐受)以及奶制品等。每个患者对食物的反应都不一样,但也不要毫无依据地恐惧和抵触某些食物。这不利于营养摄 入。因此,解决的办法就是患者自己用心去观察,寻找并确定自己不能耐受的食物。我们强烈提倡患者记录好自己的饮食日记,用于解决食物不耐受。饮食日记应当长期坚持。内容包括全部饮食(进食或饮用)的时间、食品或饮料的种类,进食以后的主观感觉和症状,尤其是腹痛、腹泻等 不适症状。每日大便的次数、性质以及颜色等,都要详细记载。只要患者做到这一点,你就会在几周后很快发现何种不能耐受的食物。这样,就可以将这类食物从你 的食谱中删除,避免引发疾病活动。当然,你也可以在几周以后,尤其在病情明显好转以后,再次尝试上述食物。有的食物可以在病情好转后从不能耐受变为可以耐 受。经历一次急性发作之后,患者恢复饮食时要先从原来耐受的食物开始。凡是煮熟透的肉、鱼、米糊或面糊、煮过的水果和蔬菜,都应当是能够耐 受的食物。饮食的种类要多样化,涵盖面包、蛋卷、黄油、果酱、蜂蜜、肉类、禽类、鱼类以及奶酪等。如果几天后无任何不适,则可以添加新的食物。每2~3天 添加一个品种。如仍无问题,表明能够耐受,可以在继续添加更多的新品种。要提醒的是,减量服用皮质激素类药物可能会出现这样或那样的不适。这时,不要误为 食物不能耐受。4.要主动与自己的医师和营养师保持联系炎症性肠病患者的病情各不一样。即使是具体某一患者,每一时期的病情 也都在变化。这就需要不断调整患者的药物治疗和饮食管理。患者和医生(包括营养师)之间应当建立通畅和经常的联系方式,及时相交流信息。患者应该不惧麻烦,准确而及时地向医生反映病情和饮食管理的情况,定期或不定期地监测有关指标;医生应当不厌其烦,不断地根据变化了的病情,指导患者饮食管理、营养摄入 以及药物治疗。(2009年2月26日定稿)文:吴建新敬请关注我的微信公众号:练磊医生。以获得更多的胃肠保健、胃肠疾病。治疗知识。
练磊 主任医师 中山六院 结直肠肛门外科2065人已读 - 引用 炎症性肠病的肠外表现及治疗进展
陈劲华, 李初俊, 郅 敏中山大学附属第六医院消化内科,广州市 510655摘要炎症性肠病(inflammatory bowel disease, IBD)是一种系统性疾病, 不仅累及肠道, 亦可出现多种肠外表现(extraintestinal manifestations, EIMs). EIMs涉及多个系统. 本文总结IBD的肠外表现及其治疗, 提高对IBD的认识, 并更全面指导临床诊疗.关键词: 炎症性肠病; 肠外表现; 溃疡性结肠炎AbstractI n f l a m m a t o r y b o w e l d i s e a s e ( I B D ) i s a systemic disease, and it not only affects the gastrointestinal tract, but also may show a variety of extraintestinal manifestations (EIMs). EIMs can involve multiple systems. This paper reviews the EIMs of IBD for a more comprehensive understanding of IBD to guide its clinical diagnosis and treatment.Key Words: Inflammatory bowel disease; Extraintestinal manifestations; Ulcerative colitis陈劲华, 李初俊, 郅敏. 炎症性肠病的肠外表现及治疗进展. 世界华人消化杂志 2016; 24(1): 1-9URL: http://www.wjgnet.com/1009-3079/24/1.aspDOI: http://dx.doi.org/10.11569/wcjd.v24.i1.1
李初俊 主任医师 中山六院 内镜中心2084人已读






